Возрастная макулярная дегенерация (ВМД)
Возрастная макулярная дегенерация (ВМД, макулодистрофия, дистрофия сетчатки, дегенерация «желтого пятна») — это хроническое прогрессирующее заболевание заднего отрезка глаза, характеризующееся дистрофическими процессами в центральной зоне сетчатки и сосудистой оболочке глаза.
ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны. Макулодистрофия — двустороннее заболевание (примерно в 60% случаев поражаются оба глаза), однако, как правило, поражение более выражено и развивается быстрее на одном глазу, на втором глазу ВМД может начать развиваться через 5-8 лет. Зачастую пациент не сразу замечает проблемы со зрением, поскольку на начальном этапе всю зрительную нагрузку на себя берет лучше видящий глаз.

По данным Всемирной Организации Здравоохранения, возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы. Возрастная макулярная дегенерация — хроническое дегенеративное нарушение, которым чаще всего страдают люди после 50 лет. По официальным материалам Центра ВОЗ по профилактике устранимой слепоты, распространенность этой патологии по обращаемости в мире составляет 300 на 100 тыс. населения. В экономически развитых странах мира ВМД как причина слабовидения занимает третье место в структуре глазной патологии после глаукомы и диабетической ретинопатии. В США 10% лиц в возрасте от 65 до 75 лет и 30% старше 75 лет имеют потерю центрального зрения вследствие ВМД. Терминальная стадия ВМД (слепота) встречается у 1,7% всего населения старше 50 лет и около 18% населения старше 85 лет. В России заболеваемость ВМД составляет 15 на 1000 населения.
ПОКАЗАНИЯ К ОПЕРАЦИИ
- Резкое снижение остроты зрения, отсутствие возможности улучшить зрение очковой коррекцией.
- Затуманенность зрения, снижение контрастной чувствительности.
- Выпадение отдельных букв или искривление строчек при чтении.
- Искажение предметов (метаморфопсии).
- Появление темного пятна перед глазом (скотома).
Противопоказания
Несмотря на все свои преимущества операция имеет ряд противопоказаний и ограничений
Предоперационная диагностика
Предоперационная диагностика — это обязательный и очень важный этап на пути подготовки операции. По результатам диагностического исследования врач и пациент определяют наличие или отсутствие противопоказаний, узнают, каким будет эффект после операции.
Перечень анализов на операцию:
Планируя операцию важно учитывать следующие моменты:
- В день операции желательно отдохнуть и лечь спать пораньше. Диета в послеоперационном периоде обычная, в том числе и в день самой операции (пациентам, страдающим сахарным диабетом, следует придерживаться диеты, назначенной врачом-эндокринологом).
- Через некоторое время после операции, когда прекращается действие анестезии может возникнуть чувство инородного тела, «соринки в глазу», умеренная боль. Эти ощущения проходят сами собой через некоторое время после операции.
- На следующий день после операции обязателен осмотр лечащего врача.
Общие противопоказания:
- аутоимунные заболевания (артриты, коллагенозы)
- беременность и послеродовой период кормления
- иммунодефицитные состояния
- системные заболевания, влияющие на процессы заживления
- наличие кардиостимулятора
Противопоказания со стороны органов зрения:
- отслойка сетчатки
- герпес
- выраженные изменения глазного дна
- проникающие рубцы роговой оболочки
- острые и хронические воспалительные заболевания глаза
Ограничения:
- изменения сетчатки, требующие лазерной коагуляции
ИСКЛЮЧИТЬ на 1 месяц после операции:
- посещение бани, сауны;
- употребление алкоголя;
- чрезмерные физические нагрузки, резкие движения;
- нахождение в пыльных и грязных условиях;
- поднятие тяжестей более 5 кг.
Почему стоит выбрать "Центр лазерной медицины"?
Наш «Центр лазерной медицины» является крупнейшей клиникой в регионе, а это означает:
- Самое современное зарубежное оборудование для Вас!
- Лучшие медицинские кадры региона для Вас!
- Нет скрытых/дополнительных расходов на лечение, в отличие от лечения в другом регионе (проезд, проживание, неудобства)
- Ваш лечащий доктор — всегда на месте! В случае возникновения вопросов или дискомфорта после операции вы всегда сможете быстро попасть на прием к нему и проконсультироваться.
Механизм развития и формы возрастной макулярной дегенерации (ВМД)
Одной-единственной причины развития макулярной дегенерации нет. Существует несколько причин, являющихся пусковым моментом заболевания. В этой связи принято выделять такие факторы риска развития макулодистрофии, как:
- возраст (средний возраст больных макулодистрофией колеблется от 55 до 80 лет;
- пол (женщины болеют в 2 раза чаще мужчин);
- наследственность (если прямые родственники страдают ВМД, то шансы заболеть увеличиваются);
- сердечно-сосудистые заболевания (артериальная гипертония, атеросклероз сосудов головного мозга);
- сахарный диабет;
- несбалансированное питание (избыточная масса тела, ожирение, высокий уровень холестерина в крови);
- курение;
- плохая экология;
- перенесенные заболевания или травмы глаз.
- Макула – это несколько слоев специальных клеток. Слой фоторецепторов расположен над слоем клеток пигментного эпителия сетчатки, а ниже – тонкая мембрана Бруха, отделяющая верхние слои от сети кровеносных сосудов (хориокапиляров), обеспечивающих макулу кислородом и питательными веществами.
- По мере старения глаза накапливаются продукты обмена клеток, образуя так называемые «друзы» – желтоватые утолщения под пигментным эпителием сетчатки. Наличие множества мелких друз или одного (или нескольких) крупных друз считается первым признаком ранней стадии «сухой» формы ВМД. «Сухая» (неэкссудативная) форма наиболее часто встречается (примерно в 90% случаев).
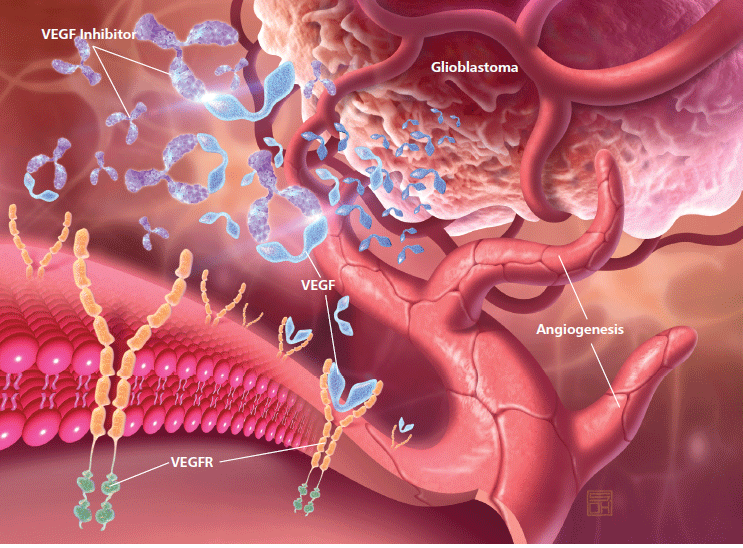
- По мере накопления друзы могут вызывать воспаление, провоцируя появление эндотелиального фактора роста сосудов (Vascular Endothelial Grows Factor — VEGF) — белка, который способствует росту новых кровеносных сосудов в глазу. Начинается разрастание новых патологических кровеносных сосудов, этот процесс называется ангиогенезом.
- Новые кровеносные сосуды прорастают через мембрану Бруха. Так как новообразованные сосуды по природе своей патологические, плазма крови и даже кровь проходят через их стенки и попадают в слои макулы.
- С этого момента ВМД начинает прогрессировать, переходя в другую, более агрессивную форму – «влажную».Жидкость накапливается между мембраной Бруха и слоем фоторецепторов, поражает уязвимые нервы, обеспечивающее здоровое зрение. Если не остановить этот процесс, то кровоизлияния будут приводить к отслойкам и образованию рубцовой ткани, что грозит невосполнимой потерей центрального зрения.
«Влажная» (экссудативная) форма встречается значительно реже «сухой» (приблизительно в одном-двух случаях из 10), однако является более опасной – происходит стремительное прогрессирование и зрение ухудшается очень быстро.



Препараты для лечения ВМД применяемые в
«Центре лазерной медицины»:
– Луцентис (Lucentis ® );
– Визкью (Vizk’yu ®);
– Эйлеа (Eylea ® ).
Для получения бесплатной помощи по ОМС при себе необходимо иметь:
(в соответствии с Правилами ОМС, утвержденными приказом Минздравсоцразвития России от 28.02.2011 № 158н)
- Полис обязательного медицинского страхования (ОМС);
- Удостоверение личности (ПАСПОРТ или СВИДЕТЕЛЬСТВО О РОЖДЕНИИ ребенка);
- Страховое свидетельство обязательного пенсионного страхования (СНИЛС);
- Направление от лечащего врача в ООО «КЛИНИКА ЛАЗЕРНОЙ МЕДИЦИНЫ» по Форме № 057/у-04 (Скачать); (в соответствии с ч.4 ст.21 Фед.закона от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в РФ»)
- При наличии сахарного диабета, глаукомы, дистрофии сетчатки или тромбоза – справка от лечащего врача, подтверждающая установленный диагноз (срок годности – 1 год).
Для проведения лечения — необходимы дополнительные диагностические обследования глаз.

Цель лечения возрастной макулярной дегенерации
Возрастная макулярная дегенерация поддается лечению. Однако, еще не так давно существовал лишь один способ остановить «протекание» сосудов при влажной ВМД — лазерная коагуляция. Но этот метод не позволял устранить причину появления патологических сосудов, и был лишь временной мерой.
В начале 2000-х годов было разработано более эффективное лечение под названием «прицельная терапия». Этот метод основан на воздействии специальными веществами именно на белок VEGF.
В настоящее время так называемая анти-VEGF терапия (Интравитреальное введение ингибиторов ангиогенеза) полностью изменила подходы к лечению ВМД, позволяя сохранить зрение и поддержать качество жизни миллионов людей во всем мире. Анти-VEGF терапия может не только уменьшить прогрессирование ВМД, но в некоторых случаях даже позволяет улучшить зрение. Лечение эффективно, но только в тех случаях, когда оно проведено до образования рубцовой ткани и до необратимой потери зрения.
- В сравнении с лазерным лечением (фотодинамической терапией) препараты анти-VEGF терапии ощутимо превзошли результаты по получаемой остроте зрения: к 6 месяцам лечения инъекционная терапия давала ~8,5-11,4 буквы (по шкале ETDRS), тогда как в группе лазерного лечения – 2,5 буквы. К 52 неделе группы анти-VEGF приобрели 9,7-13,1 букв, тогда как группа лазерного лечения потеряла 1 букву.
- Через 52 недели лечения доли пациентов, сохранивших остроту зрения, в группах, которые принимали препараты были 94,4% и 95,3% соответственно.
- Среднее изменение толщины центральной зоны сетчатки от -128,5 мкм до -116,8 мкм.
День операции
В день операции желательно отдохнуть и лечь спать пораньше. Диета в послеоперационном периоде обычная, в том числе и в день самой операции (пациентам, страдающим сахарным диабетом, следует придерживаться диеты, назначенной врачом-эндокринологом).
Через некоторое время после операции, когда прекращается действие анестезии может возникнуть чувство инородного тела, «соринки в глазу», умеренная боль. Эти ощущения проходят сами собой через некоторое время после операции.
Пациентам с глаукомой следует продолжить закапывать капли в прежнем режиме (в том числе, обязательно, и в день операции). Также необходимо продолжать прием препаратов для лечения общих системных заболеваний организма (в том числе от артериальной гипертонии, сахарного диабета и прочих).
После операции
Следующий день после операции — день осмотра врача.
Дальнейшее наблюдение так же обязательно — дату и время следующего осмотра Вам определят.
В течение первых 10 дней после операции необходимо накладывать чистую повязку на оперированный глаз, независимо от погоды и времени года (для этого можно использовать медицинский лейкопластырь и чистые косметические ватные диски). В помещении можно находиться без повязки уже со 2 дня после операции.
Заниматься обычными домашними делами — готовить, делать легкую уборку, смотреть телевизор, работать на компьютере, читать, вязать, и т.д. — можно уже с первых дней после операции. На 2-3 день после операции можно вымыться в душе, в том числе помыть голову (стараться не тереть оперированный глаз, чтобы туда не попало мыло или шампунь).
Препараты для лечения возрастной макулярной дегенерации
ЛУЦЕНТИС (Lucentis)
Первым препаратом для анти-VEGF терапии в виде интравитреальных инъекций, сертифицированным в России для применения в офтальмологии, был ЛУЦЕНТИС, совершивший настоящую революцию в лечении ВМД и ставший «золотым стандартом». В июне 2006 года он был утвержден американским агентством по контролю за лекарственными средствами (FDA) как уникальное средство для лечения возрастной макулярной дегенерации, а в 2008 году был зарегистрирован и в России. С 2017 года мы применяем препарат ЛУЦЕНТИС в нашей клинической практике.
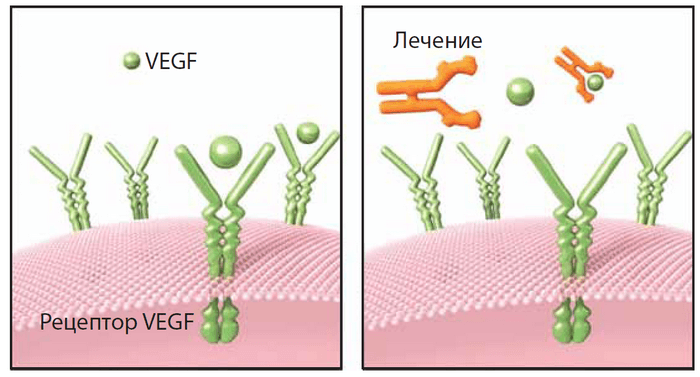 Почему ЛУЦЕНТИС эффективен?
Почему ЛУЦЕНТИС эффективен?
До появления этих препаратов в качестве анти-VEGF терапии использовались средства, созданные для лечения онкологических заболеваний. ЛУЦЕНТИС (а впоследствии и «ЭЙЛЕА») были специально разработаны для применения в офтальмологии, что обеспечивает их более высокую эффективность и безопасность.
В состав препарата ЛУЦЕНТИС входят молекулы действующего вещества — ранибизумаба, которое снижает избыточную стимуляцию ангиогенеза (роста патологических сосудов) при возрастной макулярной дегенерации и нормализует толщину сетчатки. ЛУЦЕНТИС быстро и полностью проникает во все слои сетчатки, уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессирование образования и прорастания сосудов и новые кровоизлияния.
Результат операции
Накопленный многолетний опыт лечения названными веществами показывает, что для достижения максимального эффекта целесообразно трехкратное внутриглазное введение препарата с интервалом в 1 месяц.Дальнейшая тактика определяется результатами динамического наблюдения. При появлении новых признаков активности заболевания необходимо дальнейшее продолжение терапии ингибиторами ангиогенеза.
Кроме того, следует помнить, что данный метод не излечивает от дистрофии, а лишь останавливает процесс.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ — НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Для посещения центра по вопросам консультаций, лечения, хирургических и терапевтических процедур, необходимо предварительно записаться, позвонив по телефонам:
(8362) 34-15-15 или (8362) 34-15-00
В нашей больнице плановую медицинскую помощь получают жители всех регионов Российской Федерации
г. Йошкар-Ола, ул. Красноармейская д. 61а
![]()